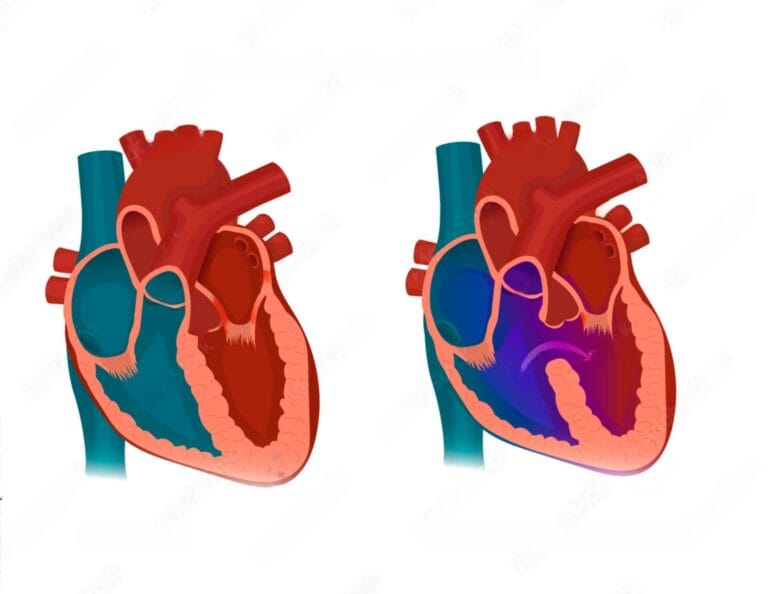
Comunicação Interventricular (CIV): Um olhar sobre esse defeito Cardíaco Congênito
Seja bem-vindo a uma exploração detalhada sobre um tema médico que, embora relativamente comum, pode não ser familiar para todos – a Comunicação Interventricular (CIV). Dr. Rafael Otsuzi, cardiologista, unindo forças com os renomados especialistas Dr. Francisco Fernandes Moreira Neto, cirurgião cardiovascular pediátrico e adulto, e Dra. Taisa Tavares, com expertise em Cardiologia e Ecocardiografia,…